Het spermiogram is een laboratoriumtest gericht op de studie van zaadvocht, nog steeds beschouwd als een basishulpmiddel bij de evaluatie van mannelijke vruchtbaarheid. De antwoorden die door het spermiogram op reproductievermogen worden gegeven, zijn niet definitief, omdat het een in vitro onderzoek betreft dat mogelijk niet het gedrag weerspiegelt van de zaadvloeistof in het vrouwelijke voortplantingssysteem. Verder is de studie van het spermiogram gerelateerd aan een enkele ejaculatie en kan het bijvoorbeeld gebeuren dat in die specifieke episode het aantal spermatozoa slechts af en toe lager is dan de grenzen die als normaal worden beschouwd, of dat de bevruchtingscapaciteit nog steeds wordt gehandhaafd. Ondanks deze beperkingen blijft het spermiogram een belangrijke test op het eerste niveau voor de classificatie van mannelijke onvruchtbaarheid.
De fundamentele bijdrage van de patiënt aan het succes van het spermiogram
Om de resultaten van het spermiogram betrouwbaar te houden, is het essentieel dat het examen voldoet aan enkele basisregels. Het vereist in het bijzonder:
- volledige onthouding van seksuele activiteit van niet minder dan drie dagen en niet meer dan vijf dagen.
- Ejaculatie verkregen uitsluitend door masturbatie (vermijden, tenzij anders aangegeven, het gebruik van een condoom of de techniek van onderbroken coïtus).
- Voordat masturbatie doorgaan met de juiste hand en penishygiëne.
- Verzamel de volledige emissie van sperma in de steriele pot; na de ejaculatie, pers de penis om al het sperma uit de urethra te laten ontsnappen.
- Gebruik geschikte en steriele containers (in het algemeen worden urine-bindmiddelen met brede opening gebruikt, geëtiketteerd met de naam van de onderzochte persoon).
- Sluit de container voorzichtig om te voorkomen dat het monster tijdens transport en levering per ongeluk verloren gaat.
- Na de ejaculatie moet het monster binnen 30/60 minuten worden voorkomen in het testlaboratorium, waardoor thermische schokken worden bespaard (minder dan 20 ° C en meer dan 40 ° C). Om deze redenen moet het verzamelen van monsters, indien mogelijk, direct in het laboratorium worden uitgevoerd.
- Meld alle therapieën en ziekten (in het bijzonder met koorts) in de laatste drie maanden aan het personeel in de gezondheidszorg. Meld ook eventuele monsterverliezen tijdens verzameling of transport, en elke andere overtreding van de hierboven genoemde regels.
Wat is het examen?
Tijdens het spermiogram worden drie fundamentele parameters van de zaadvloeistof bestudeerd: concentratie (aantal), beweeglijkheid (vermogen om te bewegen) en morfologie (vorm) van de spermatozoa. Deze drie kenmerken beïnvloeden de bemestingscapaciteit van hetzelfde, dat wil zeggen het vermogen om de baarmoederhals en de baarmoeder naar de plaats van de eicel te gaan, capacitatie ondergaan (een reeks transformaties die de bemestingscapaciteit vergroten), doordringen in de uitgestraalde kroon, opoffering om de weerstand van de zona pellucida te ondermijnen en een enkel sperma door de kern te laten breken, waar het zijn genetische erfgoed zal verenigen met dat van de eicel.
De resultaten van het spermiogram
De Wereldgezondheidsorganisatie (WHO) vindt een ejaculaat normaal met:
| parameter | Meeteenheid | Referentiewaarden |
| Ejaculate volume | Milliliter (ml) | > 1, 5 ml |
| Sperma concentratie | Miljoenen per milliliter (Miljoenen / ml) | > 15 miljoen / ml |
| Totaal aantal spermatozoa | miljoenen | > 39 miljoen |
| Totale beweeglijkheid van het sperma | % spermatozoa | > 40% |
| Progressieve beweeglijkheid van het sperma | % spermatozoa | > 32% |
| Spermavitaliteit (levensvatbare spermatozoa) | % spermatozoa | > 58% |
| Spermatozoa met normale morfologie | % spermatozoa | > 4% |
Andere referentieparameters: fructose:> 13 μmol / ejaculate; seminal pH: 7.2-8.0; witte bloedcellen: minder dan 1 miljoen / ml.
Opmerking: de normale bereiken kunnen van laboratorium tot laboratorium variëren, ook in relatie tot de geraadpleegde bibliografische bronnen.
Mogelijke spermiogramresultaten:
- Normozoöspermie: normaal ejaculaat, volgens de referentiewaarden.
- Astenozoöspermie: wijziging van de beweeglijkheid van het sperma.
- Oligozoöspermie (of eenvoudigweg oligospermie): verminderd aantal spermacellen.
- Cryptospermia: ernstige spermadeficiëntie (afwezigheid van sperma in het ejaculaat, maar aanwezigheid van sperma in de gecentrifugeerde).
- Azoospermia: afwezigheid van spermatozoa in de zaadvloeistof.
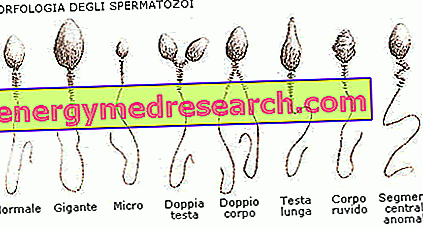
- Teratozoospermia: wijziging van de morfologie van het sperma.
- Hypospermie of oligoposie of hypoposie: vermindering van het ejaculaatvolume.
- Hyperposia: toename van het ejaculaatvolume.
Oligoastenoteratozoospermia: wijziging van alle variabelen.
De resultaten van het spermiogram, gegeven het uitgangspunt aan het begin van het artikel, moeten worden bevestigd in twee opeenvolgende examens, verzameld in een interval tussen een week en drie maanden. Een derde monster moet na ten minste een kwart van het eerste spermiogram worden verzameld om een volledig nieuwe spermapopulatie beschikbaar te hebben voor analyse (de rijpingstijd van mannelijke geslachtscellen, gevolgd door nog eens 10). 15 dagen van epididymale rijping). Deze laatste overweging maakt het ook noodzakelijk om - om de resultaten van eventuele therapieën te verifiëren - om ten minste drie maanden na het begin ervan te wachten voordat het spermiogram wordt herhaald.



