algemeenheid
Oesofageale achalasie is een motiliteitsaandoening die de slokdarm aantast. De ziekte wordt bepaald door het ontbreken van peristaltiek en een onvolledige opening van de onderste slokdarmsfincter (gespierde klep tussen de slokdarm en de maag), tijdens het slikken.
De meest voorkomende vorm, de primaire achalasie, wordt veroorzaakt door een abnormale innervatie van de gladde spier van de slokdarm, bij afwezigheid van andere pathologische aandoeningen. Een klein percentage van de gevallen komt echter voor als een secundaire vorm van andere ziekten, zoals slokdarmkanker of de ziekte van Chagas. Er is geen overheersing van seks en het begin van de ziekte komt vooral voor bij volwassenen tussen de 20 en 40 jaar van beide geslachten. De diagnose wordt gedefinieerd door radiografische onderzoeken met barium- en oesofageale manometrie. Sommige medicijnen of injecties van botulinumtoxine kunnen tijdelijke verlichting bieden voor gevallen van lichte of matige oesofageale achalasie, terwijl de meest effectieve en blijvende interventie endoscopische therapie is (slokdarmverwijding met een ballon) of chirurgische ingrepen (zoals Heller's myotomie).
Slokdarm, achalasie en slikken
- De slokdarm is een spierbuis die de farynx met de maag verbindt; in dit holle orgel worden de bolusovergangen aangedreven door peristaltische bewegingen, dwz door ritmische golven van onvrijwillige spiersamentrekkingen. Peristaltiek omvat de samentrekking van het slokdarmkanaal dat voorafgaat aan de bolus (stroomopwaarts) en de ontspanning van het volgende kanaal (stroomafwaarts), om de snelle vordering van voedsel van de slokdarm naar de maag te bepalen.
- De onderste slokdarmsfincter is een klep die is geplaatst tussen het uiteinde van de slokdarm en het begin van de maag; heeft de functie van het voorkomen van de reflux van zure maaginhoud in de slokdarm, die zich alleen opent om voedsel door te laten tijdens het slikken of braken.
- Oesofageale achalasie is een motorziekte die wordt gekenmerkt door het verlies of de wijziging van de peristaltiek en het falen om de onderste slokdarmsfincter vrij te geven bij het slikken.
- De achalasie omvat niet de bovenste slokdarmsfincter en de farynx, daarom kan de patiënt eten en slikken, maar de voedingsbolus kan gemakkelijk langs de slokdarm stoppen. Het volgt: onverteerd voedsel braken, pijn op de borst, maagzuur en gewichtsverlies.
Langzaam, gedurende een aantal jaren, ervaren mensen met oesofageale achalasie steeds moeilijker vaste en vloeibare voedingsmiddelen te slikken. Als het voortschrijdt, kan de ziekte aanzienlijk gewichtsverlies, bloedarmoede en ondervoeding veroorzaken. Verder kan, met de progressie van de pathologische toestand, de slokdarm deformeren, verlengen of uitzetten. Patiënten met achalasie hebben ook een licht verhoogd risico op het ontwikkelen van slokdarmkanker, vooral als de obstructie al heel lang aanwezig is. De arts kan endoscopische controles periodiek aanbevelen voor de preventie en vroege diagnose van slokdarmcarcinoom.
oorzaken
De oorzaken van oesofageale achalasie zijn nog niet gedefinieerd, maar er wordt aangenomen dat er aan de basis een neurogeen tekort is, dat wil zeggen schade aan de peristaltische neuronen in de wand van de slokdarm. Onder normale omstandigheden coördineren de zenuwen ontspanning, opening van de sluitspieren (bovenste en onderste) en peristaltische golven in het slokdarmlichaam.
Recente studies tonen aan dat? Achalasie wordt veroorzaakt door een verandering van sommige cellen van het onvrijwillige zenuwstelsel in de spierlagen van de slokdarm. Deze worden aangevallen door het immuunsysteem van de patiënt en degenereren langzaam, om redenen die momenteel niet worden begrepen. Naarmate de ziekte voortschrijdt, beginnen de zenuwen geleidelijk te degenereren, waarbij ook de spierfunctie betrokken is. Dit resulteert in het onvermogen om voedsel naar beneden te brengen via het spijsverteringskanaal.
Bovendien kon de etiologie van oesofageale achalasie worden gekoppeld aan een eerdere infectie. In het bijzonder lijkt de aandoening gebruikelijk te zijn bij individuen met de ziekte van Chagas, veroorzaakt door Tripanosoma cruzii .
Er zijn geen aanwijzingen voor een mogelijke oorsprong of erfelijke overdracht.
Tekenen en symptomen
Acalasie is een hardnekkig probleem dat maanden of jaren kan duren. Mensen die alleen lijden aan een korte symptomatische episode, zoals slikproblemen, worden over het algemeen niet beïnvloed door een echte motiliteitsstoornis van de slokdarm.
De symptomen van achalasie kunnen op elk moment in het leven beginnen en treden meestal geleidelijk op.
De meeste mensen met achalasie lijden in eerste instantie aan dysfagie, een aandoening waarbij het moeilijk en soms pijnlijk is voedsel door te slikken. Deze aandoening wordt meestal slechter in de loop van een paar jaar. Dysfagie kan leiden tot: regurgitatie van onverteerd voedsel kort na de maaltijd, verstikking, pijn op de borst en brandend maagzuur. Sommige mensen kunnen ook hoestaanvallen ervaren als ze in een horizontale positie liggen. Pijn die optreedt op de borst (achter het borstbeen) is ook bekend als cardiospasme en kan vaak worden verward met een hartaanval. Vanuit dit oogpunt kan achalasie bij sommige patiënten buitengewoon pijnlijk zijn.
Dysfagie neigt na verloop van tijd geleidelijk te verslechteren.
In het volgende stadium van de ziekte, wanneer de slokdarm deformeert door uit te zetten, treedt dysfagie op bij een minder belangrijke entiteit (het voedsel stopt niet meer, nadat het is doorgeslikt), maar nieuwe symptomen doen zich voor als frequente erupties.
Uiteindelijk, in het meest vergevorderde stadium, treedt opnieuw dysfagie op, om een geleidelijke maar significante gewichtsvermindering te induceren, het optreden van bloedarmoede en de regurgitatie van voedsel dat niet is ingenomen. Zowel vast voedsel als vloeistoffen, inclusief speeksel of slijm, worden in de slokdarm geblokkeerd en kunnen in de longen worden geïnhaleerd. Als voedselinsufficiëntie door hoestaanvallen erin slaagt de luchtwegen te penetreren, kan dit longinfecties veroorzaken, zoals longontsteking ab ingestis.
Bij sommige mensen veroorzaakt oesofageale achalasie geen symptomen en wordt alleen ontdekt wanneer een thoraxfoto wordt genomen of andere onderzoeken om een andere reden worden uitgevoerd.
De belangrijkste symptomen van oesofageale achalasie zijn:
- Moeilijkheden met het inslikken van vloeistoffen en vaste stoffen (dysfagie);
- Regurgitatie van ingenomen voedsel (vooral 's nachts);
- Pijn op de borst, die kan toenemen na het eten;
- Pyrosis (retrosternale verbranding);
- Sialorrhea (overmatige speekselvloed) en halitose;
- Hoest en verminderde ademhalingsfunctie;
- Gewichtsverlies.
Mogelijke complicaties van oesofageale achalasie zijn:
- Zure terugvloeiing van de maag naar de slokdarm;
- oesofagitis;
- Infectie in de longen en longontsteking ab ingestis;
- Perforatie van de slokdarm;
- Slokdarmkanker (α-achalasie correleert met een licht verhoogd risico).
diagnose
Drie tests worden meestal gebruikt om oesofageale achalasie te diagnosticeren en te evalueren:
- Röntgenfoto met barium. Een reeks radiografische beelden wordt uitgevoerd nadat de patiënt een op barium gebaseerd preparaat heeft ingenomen. In de aanwezigheid van achalasie is de peristaltische beweging door de slokdarm niet normaal en wordt geassocieerd met een vertraging in de passage van barium in de maag. Een traditionele thoraxfoto kan de misvorming van de slokdarm aantonen.
- Endoscopie. Een flexibel instrument, een endoscoop genaamd, wordt vanuit de mond geïntroduceerd zodat de arts de morfologie van de slokdarm en de maag direct kan observeren.
- Slokdarm manometrie. Dit onderzoek evalueert de oesofageale functie en biedt, vanwege de gevoeligheid ervan, diagnostische bevestiging: het meet de tijd en de sterkte van slokdarm-peristaltische golven en samentrekkingen op het niveau van de onderste slokdarmsfincter. Een dunne plastic buis wordt door de neus of mond ingebracht. De sonde meet spiersamentrekkingen in verschillende delen van de slokdarm tijdens het slikken. In het geval van achalasie onthult de manometrie het onvermogen van de onderste slokdarmsfincter om te ontspannen met slikken en het gebrek aan functionele peristaltiek van de gladde spieren van de slokdarm.
behandeling
Het doel van oesofageale achalasie is om de druk in de onderste slokdarmsfincter te verminderen, om gemakkelijker doorgang van voedsel van de slokdarm naar de maag toe te staan. De onderliggende ziekte kan niet worden genezen, maar er zijn verschillende manieren om de symptomen te verbeteren.
De behandelingen voor oesofageale achalasie omvatten:
- Medicijnen die oraal worden ingenomen en die helpen om de onderste slokdarmsfincter te ontspannen;
- Ballonverwijding (strekken van de onderste slokdarmsfincter);
- Heller's oesofagotomie of laparoscopische myotomie (chirurgische procedures die de spier aan het onderste uiteinde van de slokdarmsfincter afsnijden);
- Botulinumtoxine-injectie (Botox®).
Medicamenteuze therapie
Medicamenteuze behandeling is speciaal geïndiceerd voor patiënten met milde of matige ziekte. Sommige nitroderivativa (bijvoorbeeld isosorbidedinitraat) of calciumkanaalblokkers (zoals nifedipine) kunnen tijdelijk helpen om de spastische slokdarmspieren en de sluitspier aan het onderste uiteinde van de slokdarm te ontspannen. De medicijnen werken echter alleen op korte termijn, dus medicamenteuze behandeling biedt niet de definitieve oplossing voor het probleem.
De meest effectieve behandeling omvat het snijden van de spierlaag aan de basis van de slokdarm (Heller's myotomie) of de mechanische uitzetting daarvan door de introductie van een opblaasbare ballon (verwijding van de onderste slokdarmsfincter).
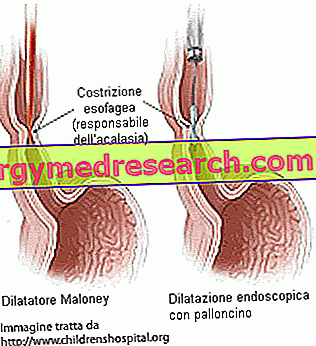
Ballonverwijding van de onderste slokdarmsfincter
Soms kan achalasie niet-chirurgisch worden behandeld door een endoscopische oesofageale dilatatieprocedure. Een kleine speciaal ontworpen ballon wordt via de mond ingebracht via een endoscoop, naar de onderste slokdarmsfincter gebracht en opgeblazen (bereik een diameter van ongeveer 3-4 cm). De techniek wordt gebruikt om de spiervezels van de stinter uit te rekken en te verwijden, waardoor de opening breder wordt zodat voedsel de maag kan binnenkomen en het slikken kan verbeteren. Sommige patiënten ondergaan herhaalde dilatatiebehandelingen om symptoomverbetering te bereiken; bovendien kan de behandeling na één of meerdere jaren worden herhaald om resultaten op lange termijn te garanderen. Het rekken van de onderste slokdarmsfincter biedt de mogelijkheid om symptomen te verlichten gedurende een periode van meerdere jaren. Het belangrijkste risico dat aan de procedure is verbonden, is echter de mogelijke perforatie van de slokdarm.
Chirurgie (Heller's myotomie)
De traditionele chirurgische aanpak om achalasie te behandelen bestaat uit Heller's myotomie. Tijdens de operatie worden de spiervezels van de klep tussen de slokdarm en de maag gescheiden, waardoor een permanente verbetering van het slikken mogelijk wordt. De operatie correleert met een zeer positieve uitkomst, maar sommige complicaties kunnen zich voordoen, zoals gastro-oesofageale refluxziekte (GERD). De operatie wordt momenteel vaak uitgevoerd met behulp van enkele minimaal invasieve laparoscopische chirurgische technieken (esophagotomie of laparoscopische Heller-myotomie), die gebruik maken van kleine incisies. Traditioneel werd Heller's myotomie voltooid door een open incisie in de buik of in de linkerkant van de borstkas, tussen de ribben. Heller's laparoscopische myotomie vereist meestal een kort verblijf in het ziekenhuis en het herstel is over het algemeen versneld in vergelijking met conventionele chirurgie. Tot tweederde van de patiënten met oesofageale achalasie wordt met succes behandeld door een operatie, hoewel sommige personen verdere operaties moeten ondergaan of ballondilatatie vereisen om bevredigende langetermijnresultaten te bereiken.
Botulinumtoxine-injectie
Een recent alternatief voor chirurgie bestaat in de endoscopische injectie van zeer kleine hoeveelheden botulinumtoxine (Botox ®), die de aandoening tijdelijk oplost door de spiervezels van de onderste slokdarmsfincter te ontspannen. De injectie van botulinumtoxine is pijnloos en effectief voor een paar maanden en af en toe voor een paar jaar. Injecties moeten vaak worden herhaald om verlichting te krijgen van de symptomen, maar met deze optie kunt u goede resultaten behalen zonder het risico van slokdarmperforatie. Deze procedure is mogelijk het meest geschikt voor patiënten die geen operatie kunnen ondergaan.
Herstel na behandeling
Om de symptomen te verminderen, zowel vóór als na de behandeling, kunnen patiënten met oesofageale achalasie het volgende:
- Goed kauwen;
- Eet langzaam;
- Drink veel water tijdens de maaltijden;
- Eet altijd voedsel met behoud van een verticale positie;
- Vermijd eten voordat je gaat slapen;
- Gebruik verschillende kussens om te slapen om het hoofd redelijk rechtop te houden en het legen van de slokdarm door zwaartekracht te vergemakkelijken.
Na een operatie of dilatatie kan de arts een aantal geneesmiddelen voorschrijven die de maagzuursecretie remmen (protonpompremmers). Ten slotte moeten voedingsmiddelen die gastro-oesofageale reflux kunnen verergeren, waaronder citrusfruit, chocolade, alcohol en cafeïne, worden vermeden.



